Por Dra. Louize Galletti
A introdução das terapias anti-VEGF (fator de crescimento endotelial vascular) representou, sem dúvida, um avanço revolucionário na oftalmologia, prevenindo a perda severa de visão em um grande número de pacientes com Degeneração Macular Relacionada à Idade (DMRI) do tipo exsudativa. No entanto, como em qualquer tratamento médico potente, existem nuances e complicações que precisamos monitorar de perto. Uma das mais desafiadoras é a ruptura do Epitélio Pigmentar da Retina (EPR).
Hoje, quero explicar como interpretamos essa condição, como a tecnologia nos ajuda a prever riscos e qual o caminho a seguir caso ela ocorra.
O que é a Ruptura do EPR?
O Epitélio Pigmentar da Retina (EPR) é uma camada de células essencial para a visão. Na DMRI, pode ocorrer o que chamamos de Descolamento do Epitélio Pigmentar (DEP), onde fluidos ou membranas se acumulam sob essa camada.
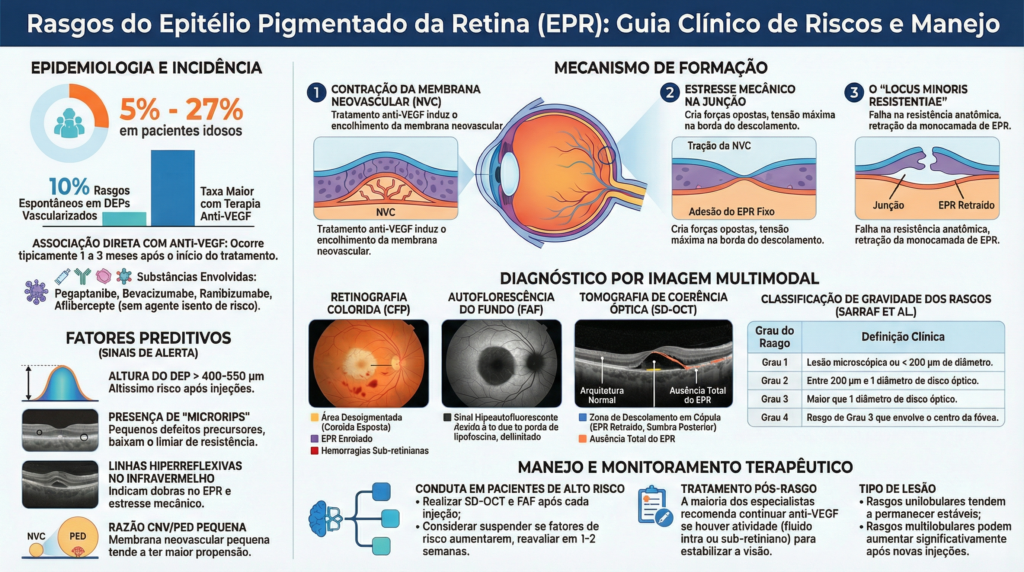
A ruptura do EPR ocorre quando essa camada se “rasga”. Embora seja um evento que pode acontecer naturalmente no curso da doença, notamos um aumento na incidência associado ao início das terapias intravítreas com anti-VEGF. Estudos indicam que a incidência pode variar significativamente, ocorrendo geralmente entre 1 a 3 meses após o início do tratamento.
Por que a ruptura acontece? (O Mecanismo)
Para entender a ruptura, imagine um “cabo de guerra” microscópico dentro do olho.
Muitas vezes, existe uma membrana neovascular (os vasos sanguíneos anormais da DMRI) aderida à superfície inferior do EPR. Quando aplicamos o medicamento anti-VEGF, o objetivo é secar e contrair essa membrana. Essa contração gera uma força de tração.
Se a força de contração do tecido neovascular for maior do que a força de adesão do epitélio, ocorre uma falha anatômica na junção entre a parte do EPR que está descolada e a que está colada. O tecido se retrai, deixando uma área exposta, o que pode comprometer a visão central.
Identificando Fatores de Risco: A Importância da Imagem
Nem todo paciente com DMRI terá uma ruptura do EPR. Graças à evolução das imagens da retina, hoje conseguimos identificar pacientes de “alto risco” antes mesmo de uma injeção.
Baseada nas evidências científicas, analiso cuidadosamente os seguintes sinais nos exames de meus pacientes:
1. Altura do Descolamento (DEP): Lesões muito altas são mais arriscadas. Estudos apontam que elevações acima de 400 a 550 mícrons aumentam a probabilidade de ruptura.
2. Tamanho da Lesão: Diâmetros maiores e uma proporção pequena entre o tamanho da membrana neovascular e o tamanho do descolamento são fatores predisponentes.
3. Sinais no OCT e Infravermelho: Procuramos por linhas hiper-refletivas nas imagens, que indicam dobras no EPR e estresse mecânico causado pela contração da membrana.
4. Microrrasgos (Microrips): Pequenos defeitos microscópicos nas bordas da lesão podem funcionar como um ponto fraco, diminuindo a resistência do tecido e facilitando uma ruptura maior.
5. Duração do DEP: Curiosamente, descolamentos mais recentes (curta duração) podem ter vasos mais imaturos e suscetíveis a uma contração rápida e dramática após o medicamento.
Diagnóstico Preciso
Para confirmar o diagnóstico e planejar o tratamento, utilizamos exames multimodais:
• Retinografia (Foto colorida): Mostra áreas de despigmentação onde o EPR se soltou e áreas hiperpigmentadas onde ele se enrolou.
• Autofluorescência de Fundo (FAF): É uma ferramenta valiosa. A área da ruptura aparece bem escura (hipoautofluorescente) porque as células com lipofuscina foram perdidas naquele local.
• OCT (Tomografia de Coerência Óptica): Permite ver em detalhes a ausência do EPR e a retração da camada, sendo fundamental para distinguir as camadas afetadas.
Existe Tratamento após a Ruptura?
Essa é a pergunta mais comum no consultório. Se ocorrer uma ruptura, não significa necessariamente o fim do tratamento.
A conduta terapêutica deve ser individualizada. A maioria dos especialistas em retina recomenda continuar o tratamento com anti-VEGF se houver sinais de atividade da doença, como fluido subretiniano ou intrarretiniano, e se houver expectativa de benefício funcional.
Estudos mostram que pacientes que continuaram o tratamento, mesmo após a ruptura, puderam manter a acuidade visual estável ou até apresentar melhoras, pois o medicamento ajuda a controlar a exsudação (vazamento) e estimula processos de reparo. Em alguns casos, o tecido pode até tentar se “remodelar” ou preencher a área afetada ao longo do tempo.
No entanto, em pacientes de alto risco, podemos considerar estratégias preventivas, como o monitoramento rigoroso após cada injeção. Se os riscos forem muito altos, podemos discutir o espaçamento das doses ou a reavaliação do agente anti-VEGF utilizado, sempre pesando o risco da ruptura contra o risco da progressão da DMRI.
Conclusão
A ruptura do EPR é uma complicação séria, mas o conhecimento profundo sobre seus mecanismos e fatores de risco nos permite oferecer uma medicina de precisão. O objetivo é sempre a segurança e a preservação da visão a longo prazo. Se você tem DMRI e apresenta descolamento do epitélio pigmentar, o monitoramento constante com exames de imagem de alta qualidade é a nossa melhor ferramenta.
——————————————————————————–
Referências baseadas no conteúdo: As informações contidas neste artigo são baseadas em revisão científica publicada na Ophthalmologica (Clemens & Eter, 2016).

