Por Dra. Louize Galletti
Olá! Sou a Dra. Louize Galletti, oftalmologista, e hoje decidi escrever sobre uma condição ocular complexa, mas que exige atenção e cuidado especializados: a Vasculopatia da Coroide Polipoidal (PCV). Se você busca informações confiáveis sobre saúde ocular, preparei este artigo para explicar de forma clara o que é essa doença, como a diagnosticamos no consultório e quais são os tratamentos mais eficazes disponíveis.
O que é a Vasculopatia da Coroide Polipoidal (PCV)?
A Vasculopatia da Coroide Polipoidal (PCV) é uma doença na mácula (a área central da retina) que apresenta características semelhantes à Degeneração Macular Relacionada à Idade (DMRI). Essa condição causa o descolamento do epitélio pigmentar (DEP) e da retina neurossensorial, frequentemente acompanhados de hemorragias. Embora seja considerada por muitos especialistas como um subtipo da DMRI neovascular, a PCV possui características únicas.
A doença acomete ambos os sexos e costuma ser diagnosticada em pacientes que têm entre 50 e 65 anos de idade. Curiosamente, a PCV é mais comum em homens asiáticos do que em mulheres e tem uma prevalência muito maior em populações não-brancas, como pessoas negras, hispânicas e asiáticas (em especial chineses e japoneses), diferentemente da DMRI padrão, que é mais comum em caucasianos.
O Que Acontece nos Olhos? Causas e Fatores de Risco
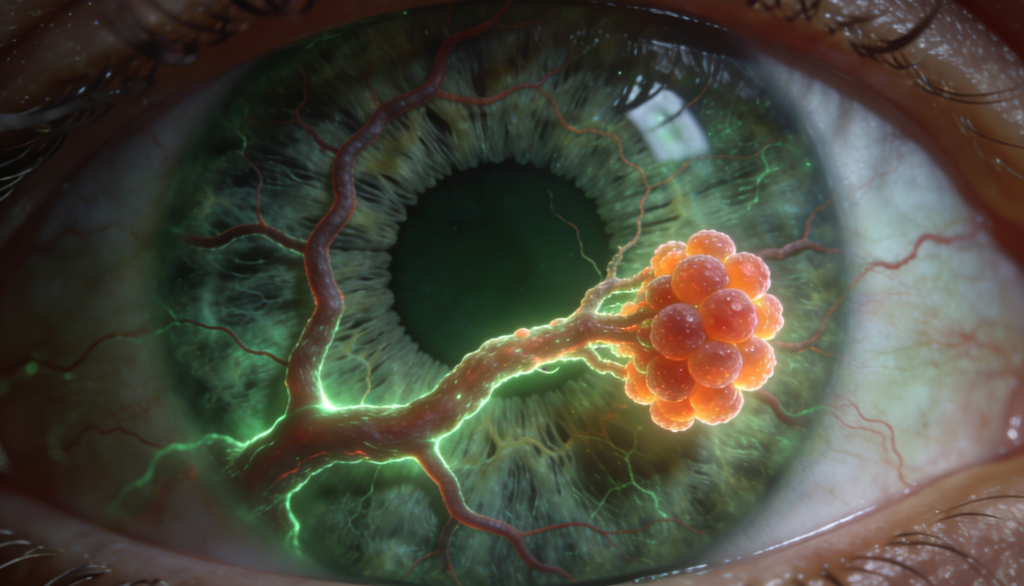
Na PCV, ocorre uma anormalidade primária nos vasos sanguíneos da coroide (a camada de vasos abaixo da retina), formando uma rede vascular interna que termina em dilatações que se parecem com pequenos pólipos esféricos de cor laranja-avermelhada.
Estudos patológicos mostram que a arteriosclerose (o espessamento e enrijecimento dos vasos) é uma característica marcante nesses vasos da coroide. Observamos que ocorre a “hialinização” (espessamento das paredes dos vasos), algo muito semelhante ao que ocorre no corpo devido à hipertensão arterial. Por isso, a hipertensão é um fator de risco associado exclusivamente à PCV e não à DMRI. Outros fatores de risco incluem o tabagismo, a diabetes e predisposições genéticas, como variações no gene do fator H do complemento (CFH). A doença também já foi associada a condições sistêmicas como a doença falciforme, histórico de irradiação e trombocitopenia grave.
O Diagnóstico: O Poder da Tecnologia
Para um tratamento de sucesso, o diagnóstico preciso é inegociável. Clinicamente, podemos observar lesões elevadas e vermelhas-alaranjadas no exame de fundo de olho, e alterações nodulares podem ser vistas facilmente pelo exame de Tomografia de Coerência Óptica (OCT).
No entanto, o “padrão-ouro” para confirmar a PCV é um exame chamado Angiografia com Indocianina Verde (ICGA). A ICGA é superior a outros exames com contraste porque utiliza luz infravermelha-próxima, penetrando melhor as camadas do fundo do olho e revelando com nitidez as lesões dos vasos coroidais. Nos primeiros seis minutos do exame, o achado de nódulos laranja-avermelhados que brilham (hiperfluorescência) é o sinal definitivo (patognomônico) da PCV. Em quase 70% das vezes, essas lesões estão na mácula, exatamente no centro da nossa visão.
O Perigo das Confusões: Diagnóstico Diferencial
Como oftalmologista, meu papel é garantir que o seu diagnóstico seja exato. A PCV não é a mesma coisa que a DMRI neovascular clássica. Na DMRI clássica, os vasos doentes invadem e perfuram uma estrutura chamada membrana de Bruch, enquanto na PCV, os pólipos se projetam, mas deixam o tecido do epitélio pigmentar praticamente intacto, além de apresentarem níveis menores de VEGF (uma proteína que estimula a formação de vasos).
Também precisamos diferenciá-la da Coriorretinopatia Serosa Central (CRSC). A PCV pode se “mascarar” de CRSC causando vazamento de fluido persistente, e apenas a precisão da ICGA nos permite separar as duas doenças para escolher a conduta médica adequada.
Como Classificamos e Tratamos a Doença?
A PCV pode ser inativa (quiescente) ou ativa. Consideramos a doença ativa quando há perda de visão na tabela de exames, presença de fluido ou gordura (lipídio) sob a retina, hemorragias ou vazamentos nos exames de imagem. Quando ativa e causando sintomas, o tratamento deve ser iniciado imediatamente.
Se não for tratada, a evolução natural da doença pode levar a sangramentos repetidos, atrofia das células e criação de cicatrizes fibróticas, resultando em perda visual grave.
Hoje, temos excelentes opções terapêuticas:
- Laser Térmico: Pode ser útil para lesões que estão fora do centro da visão, sempre guiado pelo exame de ICGA.
- Terapia Fotodinâmica (PDT): É um tratamento com uso de uma medicação chamada verteporfina ativada por luz, que causa a oclusão e o fechamento dos pólipos. No famoso estudo Everest, mais de 71% dos pacientes conseguiram o fechamento completo desses pólipos com menos de três sessões. Contudo, vale ressaltar que a PDT pode apresentar complicações em alguns casos, como hemorragias sub-retinianas ou cicatrização fibrótica.
- Injeções Anti-VEGF: Medicamentos como aflibercept, ranibizumabe e bevacizumabe são injetados no olho para conter o vazamento. O aflibercept, por exemplo, demonstrou que quase metade (48%) dos pacientes obtiveram regressão total ou parcial dos pólipos após aplicações mensais por 3 meses. Por outro lado, o ranibizumabe provou ser superior à PDT em melhorar o ganho da capacidade visual do paciente (segundo o estudo LAPTOP).
A ciência oftalmológica moderna demonstra que as opções de tratamento preferenciais para a Vasculopatia da Coroide Polipoidal são a Terapia Fotodinâmica (PDT) guiada pela ICGA, que pode ser aplicada sozinha ou em combinação com medicamentos anti-VEGF (como o ranibizumabe). A terapia combinada mostra excelentes resultados para o sucesso anatômico e visual do olho.
A visão é o nosso sentido mais precioso. Se você tem notado qualquer distorção visual, manchas escurecidas na visão central ou possui mais de 50 anos, uma avaliação oftalmológica detalhada é essencial. No consultório, usamos a mais alta tecnologia para diagnosticar e proteger a sua visão. Agende sua consulta e mantenha sua saúde ocular em dia!

