Quando falamos de doenças da retina em pessoas com diabetes, a conversa não é só sobre “enxergar embaçado”. É sobre preservar autonomia, manter leitura, trabalho, direção e qualidade de vida. Dentro dos protocolos do Setor de Retina (UNICAMP 2025), fica claro que o foco é organizar uma assistência diagnóstica e terapêutica consistente, baseada em acompanhamento e escolha do tratamento conforme o estágio e o contexto de cada paciente.
O que é diabetes mellitus e como ele se relaciona com a retina
O diabetes mellitus (DM) é descrito como uma doença metabólica marcada pela incapacidade do organismo produzir insulina em quantidade suficiente para a própria demanda, causando desequilíbrio na homeostase da glicose. Com o tempo, a hiperglicemia sustentada pode gerar complicações microvasculares — incluindo retinopatia, além de complicações macrovasculares, como infarto e AVE. Esse pano de fundo explica por que a retina precisa de atenção regular em quem vive com DM.
Rastreio anual: quando começar e por quê
O rastreio recomendado no protocolo é anual, com início:
- no momento do diagnóstico para pacientes com DM tipo 2;
- após cinco anos do diagnóstico para pacientes com DM tipo 1.
Essa diferença existe porque, em DM2, muitas vezes a doença metabólica já está presente há mais tempo quando o diagnóstico acontece, então o olho pode “chegar atrasado” se esperar.
Fatores de risco que aceleram a doença
O protocolo destaca pontos que aumentam risco de desenvolvimento ou progressão:
- Duração do diabetes: quanto maior o tempo de DM, maior o risco.
- Hiperglicemia: melhora do controle glicêmico reduz risco de desenvolvimento e progressão.
- Hipertensão arterial sistêmica: melhor controle pressórico se associou a menor risco de progressão em estudo citado (com nuances em diferentes metas).
- Dislipidemia: colesterol elevado associado a maior gravidade de exsudatos duros; hipertrigliceridemia relacionada a risco de RDP de alto risco.
- Outros fatores extraoculares: gestação, nefropatia diabética e anemia.
Na prática do consultório, isso vira uma mensagem simples: olho e corpo caminham juntos. Quem chega com DM de longa data e comorbidades precisa de vigilância ainda mais cuidadosa.
O que acontece na retina ao longo do tempo
O texto descreve uma sequência que ajuda a entender por que a doença pode começar “quietinha” e depois ficar perigosa:
- Fase subclínica: perda de pericitos, alterações na micróglia e espessamento da membrana basal capilar podem ocorrer antes dos sinais óbvios.
- Microaneurismas: são as primeiras alterações clínicas identificáveis.
- Aumento da permeabilidade vascular: pode levar a hemorragias intrarretinianas e exsudatos duros (extravasamento prolongado de material lipídico).
- Isquemia progressiva: perda capilar pode formar zonas de isquemia; perto delas surgem alterações como IRMA e rosário venoso.
Esse “roteiro” ajuda o paciente a entender algo essencial: nem sempre a gravidade aparece cedo nos sintomas, por isso o rastreio importa.
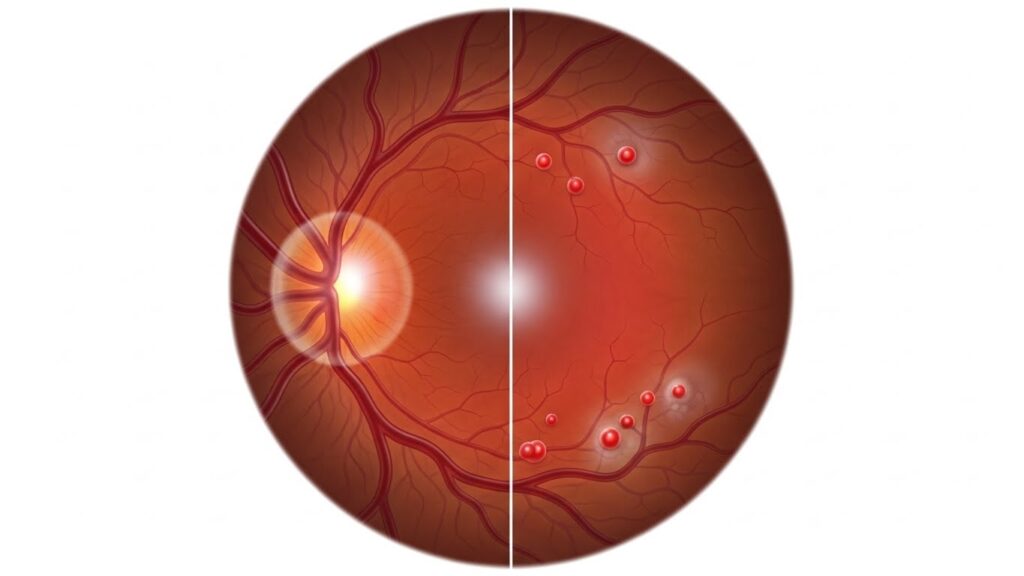
Sinais clínicos na forma não proliferativa
Na forma não proliferativa, o protocolo lista achados que podem aparecer no exame:
- Microaneurismas: lesões puntiformes avermelhadas; isoladamente não reduzem acuidade visual.
- Hemorragias intrarretinianas: podem ser em “ponto-borrão” (profundas) ou em chama de vela (mais superficiais).
- Exsudatos duros: depósitos brancoamarelados bem delimitados.
- Manchas algodonosas: isquemia na camada de fibras nervosas.
- Alterações vasculares: vênulas mais dilatadas e tortuosas; rosário venoso é alteração focal no calibre com alternância de dilatação e constrição.
- IRMA: segmentos anormais de dilatação e ramificação capilar como tentativa de suprir áreas isquêmicas.
Um ponto interessante para engajar o leitor é o conceito de “featureless retina”: em alguns casos, sinais típicos podem estar ausentes e a doença parecer mais leve do que é; quando há suspeita, a angiofluoresceinografia pode revelar áreas de isquemia e não perfusão “mascaradas” na fundoscopia.
Quando a doença vira proliferativa
A forma proliferativa é definida pela presença de neovasos na retina e/ou disco óptico, que se estendem além dos limites retinianos em direção ao vítreo. O protocolo reforça que o VEGF é a principal (mas não a única) substância pró-angiogênica envolvida e que isso ocorre como resposta à isquemia retiniana.
Dois termos aparecem bastante:
- NVD (neovasos de disco): no disco óptico ou até 1 diâmetro de disco dele.
- NVE (neovasos em outra localização): mais frequentes no quadrante temporal superior, seguido do nasal inferior, e têm características como localização mais superficial e formação de redes.
Com a progressão, pode surgir proliferação fibrovascular (PFV). A tração do vítreo/PFV pode causar hemorragia vítrea, distorção/deslocamento macular, descolamento de retina tracional e até descolamento regmatogênico; a associação pode formar descolamento misto.
No estágio quiescente, a perda visual pode estar ligada a descolamento macular, isquemia macular, edema macular crônico, neuropatia óptica e opacidade de meios.
Classificação clínica prática (Global Diabetic Retinopathy Project Group)
Para consultório, o protocolo usa a escala simplificada:
- RDNP leve: somente microaneurismas
- RDNP moderada: outras lesões além de microaneurismas, sem caracterizar RDNP grave
- RDNP grave: (na ausência de RDP) 1 ou mais:
- 20 hemorragias intrarretinianas em cada um dos 4 quadrantes
- veias em rosário em 2 ou mais quadrantes
- IRMA proeminente em 1 ou mais quadrante(s)
- RDP: neovascularização extrarretiniana e/ou hemorragia vítrea/pré-retiniana
Regra 4-2-1
A RDNP grave ficou famosa pela regra 4-2-1:
- hemorragias difusas em 4 quadrantes
- rosário venoso em 2 ou mais quadrantes
- IRMA proeminente em 1 ou mais quadrantes
(1 achado → RDNP grave; 2 ou mais → RDNP muito grave).
RDP de alto risco (ETDRS)
Critérios de alto risco incluem:
- NVD ≥ 1/4 a 1/3 da área do disco óptico
- qualquer NVD com hemorragia vítrea/pré-retiniana
- NVE ≥ 1/4 da área do disco com hemorragia vítrea/pré-retiniana
Exames essenciais na prática (do básico ao avançado)
O “checklist” do protocolo para avaliação inclui:
- História clínica completa: tipo de DM, tempo de diagnóstico, terapia, tratamento prévio ocular, comorbidades, exames laboratoriais/controle glicêmico e queixas visuais.
- Exame oftalmológico completo: refração (melhor acuidade visual corrigida), biomicroscopia (avaliar neovasos de íris), pressão intraocular e gonioscopia (neovasos de ângulo).
- Fundo de olho: classificar a doença; avaliar alterações vitreorretinianas associadas.
- Retinografia: polo posterior e grande angular.
- Angiofluoresceinografia: agendar em RDNP grave ou RDP.
- OCT Spectral-Domain: avaliar edema macular e integridade de camadas; complementar com OCT-A para perfusão macular.
Além disso, o protocolo orienta discutir com a equipe e instituir tratamento individualizado, incluindo explicação de riscos/benefícios e uso de TCLE quando indicado.
Tratamento sistêmico: o “chão” de tudo
O protocolo trata o controle sistêmico como pilar:
- controle glicêmico (com recomendação de HbA1c < 7%, individualizando conforme risco)
- controle de fatores modificáveis como HAS e dislipidemia
Em termos de comunicação com o paciente, isso vira um combinado direto: “o tratamento do olho anda junto com o tratamento do diabetes e das comorbidades.”
Tratamento com laser: quando a panfotocoagulação entra
A panfotocoagulação retiniana a laser (PFC) atua destruindo retina isquêmica produtora de VEGF, reduzindo consumo de oxigênio e diminuindo estímulo para neovasos; também aumenta o aporte de O₂ da coroide para a retina na área tratada, ajudando a reduzir neovascularização.
Recomendações conforme estágio (ETDRS):
- RDNP leve ou moderada: não há benefício da PFC
- RDP de alto risco: há benefício claro
- RDNP grave / muito grave / RDP precoce: considerar, avaliando possibilidade de seguimento, controle glicêmico, olho contralateral, tipo de DM (maior benefício no DM2) e idade (>40 anos).
Possíveis efeitos adversos descritos incluem desde edema macular e perda de campo visual periférico até lesões inadvertidas e rotura de retina.
Anti-VEGF: o que os estudos mostraram e como usar com segurança
O protocolo cita ensaios relevantes comparando anti-VEGF e PFC (como Protocol S e CLARITY), além de estudos sobre estratégias preventivas e tratamento de hemorragia vítrea, destacando que há benefícios em alguns desfechos, mas também desafios como perda de seguimento em vida real e escolha individualizada do método.
Complicações possíveis do anti-VEGF incluem descolamento tracional, descolamento regmatogênico, ruptura de retina e endoftalmite.
Um ponto crucial do protocolo (muito útil para orientar pacientes)
Como há risco de perda de seguimento em contexto SUS por condições socioeconômicas, o serviço não indica terapia antiangiogênica isolada para tratar retinopatia diabética, devido a maiores taxas de recorrência ao interromper o tratamento. No serviço, o anti-VEGF fica restrito ao tratamento do edema macular diabético (protocolo específico) e como adjuvante em casos selecionados (hemorragia vítrea, glaucoma neovascular e RDP de alto risco).
Cirurgia (vitrectomia): quando é necessária
A vitrectomia via pars plana (VVPP) é reservada a situações específicas na doença proliferativa, como:
- hemorragia vítrea sem resolução espontânea ou recorrente
- hemorragia sub-hialoidea pré-macular densa
- descolamento tracional ameaçando mácula
- descolamento misto (tracional + regmatogênico)
- glaucoma neovascular com opacidade de meios que impeça PFC
- HV sem PFC prévia, HV bilateral (indicações de VVPP precoce), entre outras
Edema macular diabético: o que é e por que derruba a visão
O protocolo define o edema macular diabético como espessamento retiniano na região macular decorrente de alterações do DM, e reforça que ele pode ocorrer em qualquer momento da evolução — embora seja mais frequente quanto maior a gravidade da doença retiniana. Deve ser suspeitado em quem tem sinais de retinopatia e baixa visão não explicada por outro achado, especialmente com mau controle glicêmico, doença longa e comorbidades como HAS, dislipidemia e doença renal crônica.
Ele pode ter resolução espontânea com risco de recorrência ou cronificar, dependendo de fatores de risco e controle sistêmico.
Classificação do EMD: fundoscopia (ETDRS) e OCT
Pela fundoscopia: EMCS (ETDRS)
Define-se Edema Macular Clinicamente Significativo (EMCS) se houver pelo menos um:
- edema dentro de 500 µm do centro da fóvea
- exsudatos duros dentro de 500 µm do centro, associados a espessamento adjacente
- edema ≥ 1 diâmetro de disco óptico (1500 µm), com qualquer parte até 1 DDO do centro da fóvea
O protocolo lembra que a classificação fundoscópica tem baixa sensibilidade e depende da experiência do examinador.
Pela OCT: precisão que mudou o jogo
A classificação por OCT permite medir espessura e alterações estruturais com alta sensibilidade. A detecção precoce é determinante, e o exame apenas pela fundoscopia pode falhar (precisa de espessamento ~60% acima do normal para detectar).
O protocolo usa a métrica ESCC (espessura do subcampo central) e considera ponto de corte 300 µm em aparelhos de alta resolução (Spectral-Domain e Swept-Source), como os do HC-UNICAMP.
Além da espessura, a OCT avalia integridade de camadas externas (fotorreceptores e EPR) e desorganização de camadas internas, ajudando no prognóstico e na investigação de outras causas comuns de edema macular, como membrana epirretiniana e tração vitreomacular.
O protocolo cita biomarcadores de cronicidade/prognóstico (ex.: HRF, FCH, DRIL, fluido sub-retiniano, exsudatos extensos e perda de integridade das camadas externas).
E classifica:
- EMD envolvendo o centro (EMD-EC): espessamento > 300 µm envolvendo o subcampo central (círculo de 1 mm centrado na fovéola)
- EMD não envolvendo o centro (EMD-nEC): não preenche critérios de envolvimento central
Exames complementares no EMD (AGF e OCT-A)
- AGF (angiofluoresceinografia): identifica áreas com extravasamento, demarca isquemia e ajuda a avaliar maculopatia isquêmica; porém tende a ser menos usada no EMD por ser invasiva e ter desvantagens vs OCT.
- OCT-A: método não invasivo e rápido, permite ver plexos em diferentes profundidades, avaliar zona avascular foveal e áreas de redução da densidade de fluxo; mas não é dinâmico e não diferencia microaneurismas com/sem extravasamento.
O protocolo na prática: um “mapa” para consulta bem feita
Se você quer transformar isso em uma consulta clara e engajadora, aqui vai um jeito de “traduzir” o protocolo em linguagem de consultório, sem perder técnica:
- Entender o contexto do paciente (tipo de DM, tempo, controle, comorbidades e queixas).
- Medir visão da forma correta (refração para melhor acuidade).
- Checar sinais silenciosos (íris/ângulo, PIO e gonioscopia quando indicado).
- Classificar a doença no fundo de olho com escala prática (leve/moderada/grave/proliferativa).
- Documentar com retinografia (incluindo grande angular quando necessário).
- Usar OCT/OCT-A para edema e perfusão, quando indicado.
- Decidir o plano com segurança: controle sistêmico + terapia ocular conforme estágio (laser, anti-VEGF adjuvante/EMD, cirurgia em indicações).
- Explicar riscos/benefícios e formalizar (TCLE quando indicado).
- Garantir seguimento, porque o risco real não é só “a doença”: é também a interrupção do tratamento quando ele depende de continuidade.
FAQ – Perguntas frequentes
1) Por que preciso examinar a retina todo ano, mesmo sem sintomas?
Porque a doença pode evoluir com alterações subclínicas e sinais iniciais que não doem e nem sempre atrapalham a visão de imediato. O protocolo recomenda rastreio anual, com início diferente para DM1 e DM2.
2) O que o médico procura no exame de fundo de olho?
Achados como microaneurismas, hemorragias, exsudatos duros, manchas algodonosas, IRMA e rosário venoso (entre outros) — que ajudam a classificar a gravidade e guiar o tratamento.
3) Quando o laser (PFC) é recomendado?
Segundo o protocolo (com base no ETDRS), não há benefício em RDNP leve/moderada; há benefício claro em RDP de alto risco; e em estágios intermediários deve-se individualizar conforme fatores como seguimento e controle glicêmico.
4) O que é edema macular clinicamente significativo (EMCS)?
É uma definição fundoscópica do ETDRS baseada em distância da fóvea e extensão do edema/exsudatos (com critérios em micrômetros e diâmetro de disco).
5) Por que a OCT é tão importante no edema macular diabético?
Porque mede a espessura e mostra alterações estruturais com alta sensibilidade; o protocolo cita ponto de corte de 300 µm (ESCC) em aparelhos de alta resolução e reforça que a avaliação só pela fundoscopia pode falhar.
6) Anti-VEGF sempre pode ser usado “sozinho” para tratar a doença proliferativa?
No contexto do serviço descrito, não: o protocolo explica que, devido ao risco de perda de seguimento, não se indica terapia antiangiogênica isolada para retinopatia diabética, restringindo o uso principalmente ao tratamento do edema macular e como adjuvante em situações específicas.
7) Quando a cirurgia (vitrectomia) entra em cena?
Quando há complicações como hemorragia vítrea persistente/recorrente, descolamento tracional ameaçando mácula, descolamento misto e outras indicações listadas no protocolo.
ibilizado no protocolo como referência visual do tema EMD.)
Conclusão
A mensagem central do protocolo é simples (e poderosa): diagnóstico cedo + classificação correta + exames certos + tratamento individualizado + seguimento formam o caminho mais seguro para proteger a visão do paciente com diabetes. E, quando a equipe e o paciente caminham juntos, com controle sistêmico e decisões bem explicadas, o cuidado deixa de ser “reativo” e vira uma estratégia real de preservação visual.

